|
|||||||
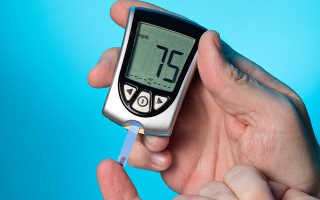
Alles über Diabetes, 6. Teil: Diabetes-Behandlung mit Insulin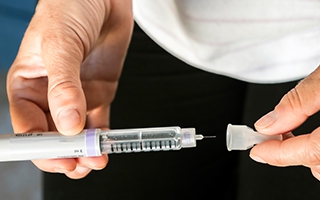 © digicomphoto iStock Getty Images Plus Bereits zu Beginn des 20. Jahrhunderts hat man das Insulin aus der Bauchspeicheldrüse als das den Blutzuckerspiegel senkende Hormon identifiziert. An Diabetes mellitus Typ I erkrankte benötigen lebenslang eine Insulin-Therapie, bei Typ 2-Diabetikern kommt es zum Einsatz, wenn Ernährungsumstellung und orale Antidiabetika nicht mehr ausreichen. Enorm wichtig ist natürlich in jedem Fall die richtige Dosierung, also das „Einstellen“ des Blutzuckerspiegels, das stark davon abhängt, ob überhaupt und in welchem Umfang die Bauchspeicheldrüse noch ihre Arbeit verrichtet.
Grundsätzlich wird unterschieden zwischen tierischem Insulin und Humaninsulin – wobei das tierische (aus Rinder- oder Schweinebauchspeicheldrüsen gewonnene) heute kaum noch zum Einsatz kommt. Das moderne Humaninsulin dagegen ist, wie der Name schon sagt, eine (mithilfe bakterieller DNA oder der DNA von Hefepilzen hergestellte) Kopie des menschlichen Insulins. Außerdem differenzieren sich die Insuline dadurch, wie schnell und wie lange sie wirken. Das beste Konzept für die individuellen Anforderungen, auch der persönliche Tagesablauf wird berücksichtigt, kann nur gemeinsam mit dem behandelnden Arzt/Diabetologen ausgewählt werden. Hier die wichtigsten Therapiemethoden: Die basal unterstützte orale Therapie (BOT) ergänzt die Einnahme von Tabletten (meist abends) durch Verzögerungsinsulin. Das Injizieren des Insulins ist dank spezieller Pens relativ einfach und nahezu schmerzfrei zu bewältigen. Doch es gibt außerdem die Möglichkeit, per Insulinpumpe die Zufuhr rund um die Uhr zu regeln. Insulin sollte übrigens immer im Kühlschrank aufbewahrt werden – und bei Reisen muss es selbstverständlich ins Handgepäck, ebenso wie die Mess-Utensilien.
|
|||||||
Unsere Herbalife-Topseller
|
|
|
|
|
||||||||||||||||||||||||||||||||||||||||